Sprechstunde und Ärzte-Team
Wie bekomme ich einen Termin in der neuro-ophthalmologischen Spezialsprechstunde?
Sie können gerne über unser Callcenter (06897 574 1121) einen Termin für unsere neuro-ophthalmologische Sprechstunde vereinbaren. Hier verhelfen wir Ihnen zur richtigen Diagnose und beraten wir Sie zu allen in Frage kommenden, innovativen Therapien.
Haben Sie alles dabei für einen Termin bei uns?
- Krankenversicherungskarte
- Überweisung des Augenarztes
- Aktuelle Medikamentenliste
- Aktuelle Brille
- Vorbefunde soweit vorhanden
Bitte bringen Sie am Untersuchungstag folgende Unterlagen mit
- Ihre Fern- und Nahbrille, die Sie momentan im Alltag nutzen
- Aktuelle Arztbriefe
- Medikamentenliste
- Vorherige Befunde (CT, MRT, Elektro-physiologische Untersuchung etc.)
- CT- und MRT-Bilder reichen Sie am besten auf CD an der Anmeldung ein.
Ihr behandelndes Ärzte-Team

Oberärztin
Sektionsleitung Plastisch-rekonstruktive Lidchirurgie, Leiterin Sehschule, Sprechstunde hereditäre Netzhauterkrankungen
Schwerpunkt rekonstruktive und ästhetische Lidchirurgie, Orbita, Tränenwegschirurgie, Schielerkrankungen, Kinderophthalmologie
Diese E-Mail-Adresse ist vor Spambots geschützt! Zur Anzeige muss JavaScript eingeschaltet sein!
> Lebenslauf und Schwerpunkte
> Kontakt

Funktionsoberarzt
Leiter Ambulanz
Schwerpunkte Tränenwegschirurgie, Kataraktchirurgie, vergrößernde Sehhilfen und Anpassung von Kontaktlinsen

Funktionsoberärztin
Leitung Sicca-Sprechstunde, Leitung Sprechstunde zur Injektion krampflösender Medikamente
Schwerpunkt Lidchirurgie, Trockenes Auge, Kataraktchirurgie
Kontakt zur Terminvereinbarung
Callcenter
Tel.: 06897-5741121
Fax: 06897-5742139
Wichtig: Notfall-Nummer für Patienten nach der Operation
Tagsüber Callcenter Tel.: 06897 -574 1121
Abends und Wochenende Tel.: 06897 -574 0
Diagnose und Therapien von Sehnerven-Erkrankungen
Prinzipiell sind die meisten neuro-ophthalmologischen Erkrankungen behandelbar. Therapie und Prognose sind dabei entscheidend abhängig von der zugrunde liegenden Ursache. Vor jeder Therapie kommt deshalb immer die richtige Diagnose. Das Team der neuro-ophthalmologischen Spezialsprechstunde verfügt über eine langjährige Erfahrung und die notwendige, umfangreiche Diagnostik. Wir beraten Sie gerne.
 Diagnose- und Behandlungsspektrum
Diagnose- und Behandlungsspektrum
Mit unseren neuro-ophthalmologische Untersuchungen prüfen wir
- Sehschärfe, Gesichtsfeld, Farbsinn
- Dämmerungssehvermögen
- Blendungsempfindlichkeit
- Beidäugiges Sehvermögen
- Pupillenreaktion und Augenbewegungen
Dieses Spektrum ergänzen wir durch
- Elektrophysiologische Untersuchungen (ERG, EOG und VEP), bei denen wir die Umsetzung der Lichtsignale in elektrische Impulse in der Netzhaut sowie deren Weiterleitung prüfen. Dabei arbeiten wir eng mit der Sehschule [Link zur Sehschule] zusammen.
- Fotodokumentation des Augenhintergrundes
- Moderne bildgebende Verfahren zur Darstellung des Augenhintergrundes (HRA, Fluoreszein- und Indocyaningrün-Angiographie, Autofluoreszenz, HRT, OCT), mit denen wir Netzhaut, Aderhaut und Pigmentepithelschicht aufnehmen und mögliche Störungen sichtbar machen.
- Gesichtsfelduntersuchungen mit dem Octopus 900 (Automatische Perimetrie, SWAP, Flicker und Goldmann Kinetik)
- Dämmerungssehen, Kontrast- und Blendungstest, Farbtest und Stereotest mit dem Optovist Sehtestgerät
- Anomaloskop zum Test von Farbsehschwächen (Grün-, Rotblindheit)
Häufige neuroophthalmologische Erkrankungen
Mit langjähriger Erfahrung zur richtigen Diagnose
Neuroophthalmologische Störungen betreffen das Auge, die Pupille, den Nervus opticus (lat., Sehnerv), die extraokulären Muskeln und ihre Nerven. Auch die zentralen Bahnen zur Kontrolle und Integration der Augenbewegungen und des Sehens können betroffen sein. Patienten mit neuro-ophthalmologischen Fragestellungen sind in der augenärztlichen Praxis nicht häufig, erfordern aber bei Bedarf eine sehr aufwändige Erstuntersuchung und viel Sorgfalt.

Wussten Sie schon?
„Die richtige neuro-ophthalmologische Diagnose ist einfach, wenn man folgendes bedenkt: Häufiges ist häufig, Seltenes ist selten. Der Rest ist Erfahrung.“
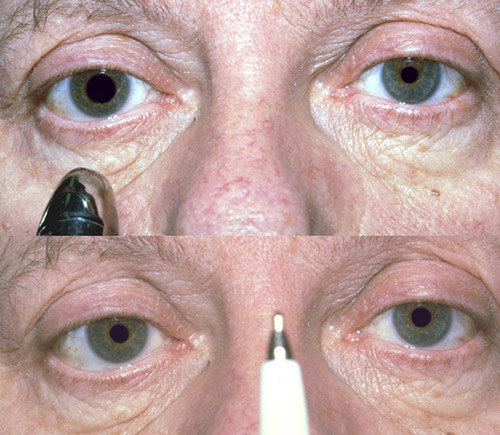 Anisokorie
Anisokorie
Eine Anisokorie beschreibt eine Differenz der Pupillendurchmesser zwischen beiden Augen. Eine solche Differenz ist in den allermeisten Fällen harmlos. Gelegentlich kann es sich aber um ein Zeichen einer neurologischen Erkrankung handeln. Mit einfachen Untersuchungen schließen wir diesen Verdacht in den meisten Fällen sicher aus.
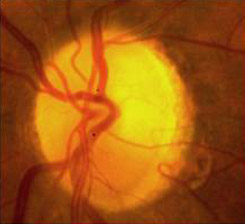 Anteriore ischämische Optikusneuropathie (AION)
Anteriore ischämische Optikusneuropathie (AION)
Die AION ist eine häufige Ursache für eine plötzliche Sehverschlechterung bei Patienten über fünfzig. Die Ursache für diese Erkrankung ist der Ausfall der Blutversorgung des Sehnervs, was zu einer Schädigung der Nervenfasern führt. Leitsymptom einer AION ist eine schmerzlose, sich verschlechternde Sehfähigkeit (die Sicht ist verschwommen, verschattet und dunkel, Farben wirken abgeblasst) mit Gesichtsfeldausfällen. Diese Veränderungen sind meist länger anhaltend. Aber wir treffen Vorsorge, dass sie sich nicht wiederholen oder weiter verschlechtern. Wenn gleichzeitig Kopfschmerzen, Kauschmerzen und Entzündungszeichen bestehen, kann eine Riesenzellarteriitis vorliegen, die wir unmittelbar und sorgfältig therapieren, da eine akute Erblindungsgefahr besteht.
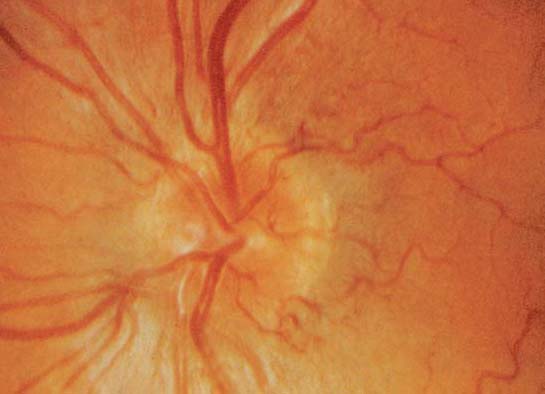
Abbildung: Abgelaufene anteriore ischämische Optikusneuropathie mit typischer Teil-Ablassung des Sehnervenkopfes im zugehörigen Bereich
Wichtig zu wissen:
Bei AION im Rahmen einer Arteriitis temporalis sind häufig auch möglich: Zentralarterienverschluss, Cotton-wool-Spots, Okulomotoriusparese, selten Abduzensparese, Pupillotonie
 Leber’sche hereditäre Optikusneuropathie
Leber’sche hereditäre Optikusneuropathie
Ergänzen Leber’sche hereditäre Optikusneuropathie ist eine neuro-degenerative Erbkrankheit, die zu einer plötzlichen einseitigen Erblindung führen kann. Häufig folgt das andere Auge innerhalb von einigen Monaten. Die Ursache liegt in den Ganglienzellen des Sehnervens. Die Erkrankung gehört zu den Mitochondriopathien, also einer mütterlicherseits vererbten Erkrankung der Mitochondrien (Kraftwerke der Zellen). Das führt zu einem Schwund von Fasern des Sehnervens, v.a. im Randbereich. Die Patienten bemerken zunächst eine Störung der Farbwahrnehmung, insbesondere bei Rot und Grün. Im Endstadium führt die Erkrankung zur Erblindung.
Wir erkennen am Augenhintergrund ein typisches Bild mit Pseudopapillenödem und abgeblasster Papille, Erweiterungen der Arterien und Gefäßverziehungen (peripapillären Teleangiektasien). Unbehandelt ist die Aussicht auf eine Wiederherstellung der Sehkraft gering.
Seit kurzem kann die Erkrankung erstmals therapiert werden. Ein neues Medikament (Idebenon, Raxone) ist 2015 als sogenanntes „Orphan Drug“ für die Behandlung der LHON zugelassen. Bisherige Studien zeigen für viele, aber nicht für alle Patienten, eine positive Beeinflussung des Krankheitsverlaufs.
Wichtig zu wissen:
Für den Therapieerfolg der LHON ist ein möglichst frühzeitiger Beginn der Behandlung sehr wichtig.
Der benigne essentielle Blepharospasmus (BEB)
Beim BEB kommt es zu unkontrollierbarem Blinzeln, Zusammenkneifen der Lider und zu einem krampfartigen Lidschluss. Dieses Krankheitsbild tritt in mittleren Jahren auf und betrifft mehr Frauen als Männer. Die Ursache kann eine Fehlfunktion im Bereich der Basalganglien (der Teil des Gehirns, welcher Bewegungen koordiniert) sein. Was viele nicht wissen: Ein Blepharospasmus kann behandelt werden. Wir beraten Sie hierzu in unserer Sprechstunde zur Injektion krampflösender Medikamente.
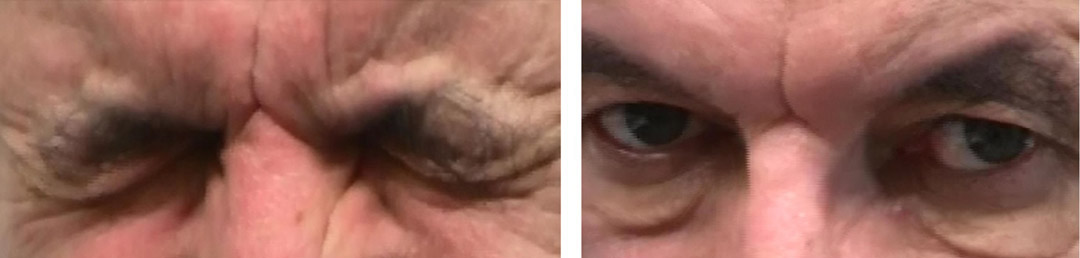
Essentieller Blepharospasmus vor (links) und nach (rechts) Injektion eines krampflösenden Medikaments. Gut erkennbar haben sich die Verkrampfungen im Augenbereich gelöst
Durchblutungsbedingte (mikrovaskuläre) Augenbewegungsstörung
Eine solche Lähmung tritt am häufigsten bei älteren Menschen in Form von plötzlich auftretenden Doppelbildern auf. Die für die Augenbewegung zuständigen Hirnnerven sind aufgrund einer Durchblutungsstörung nicht ausreichend versorgt. Weitere Faktoren, die dazu führen, sind ein erhöhter Blutdruck (Hypertonie) und Zuckerkrankheit (Diabetes mellitus). In der Regel verbessert sich die Symptomatik mit der Zeit und verschwindet ohne Doppelbilder zu hinterlassen. Eine neurologische Ursache der Doppelbilder untersuchen wir immer vorbeugend, um schwerwiegende Faktoren, wie ein Aneurysma auszuschließen (welche zu Doppelbildern führen können).
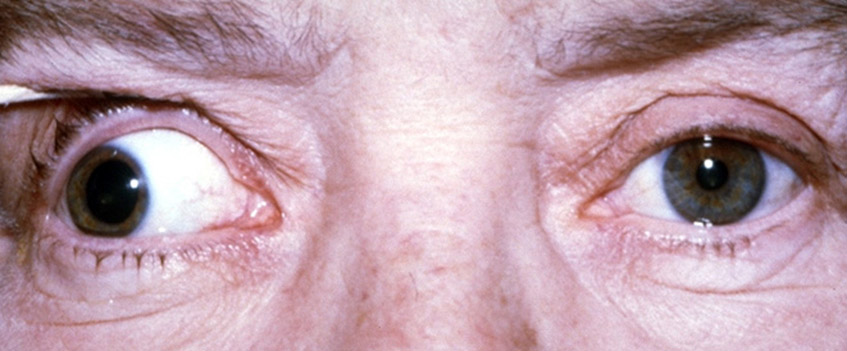
Lähmung eines Hirnnervens zur Steuerung der Augenbeweglichkeit (Okulomotoriusparese). Ein Auge weicht deutlich erkennbar nach außen ab.
Lähmung eines Hirnnervens zur Steuerung der Augenbeweglichkeit (Abducensparese). Ein Auge weicht deutlich erkennbar nach innen ab.
Optikusneuritis (Neuritis nervi optici)
Die Optikusneuritis ist eine Sehnervenentzündung und stellt eine der häufigsten Ursachen für die plötzliche Sehminderung (Dunkelsehen, Störung des Farbsehens) bei jungen Patienten dar. Schmerzen neben oder hinter dem Auge, besonders beim Bewegen der Augen, sind charakteristische Symptome dieser Erkrankung. Die häufigste Ursache einer Optikusneuritis ist eine Multiple Sklerose (MS). MS befällt das zentrale Nervensystem und schädigt die Hüllschicht der Nerven.
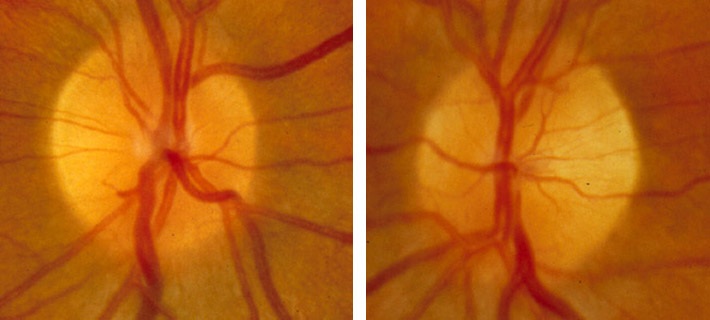
Unauffälliger Papillenbefund bei Optikusneuritis. Typisch: „Der Patient sieht nichts, der Arzt sieht auch nichts“
Seheindruck bei akuter Optikusneuritis

So sieht ein Patient mit einer Optikusneuritis (rechts) das Bild des Papageitauchers im Vergleich zum Gesunden (links).
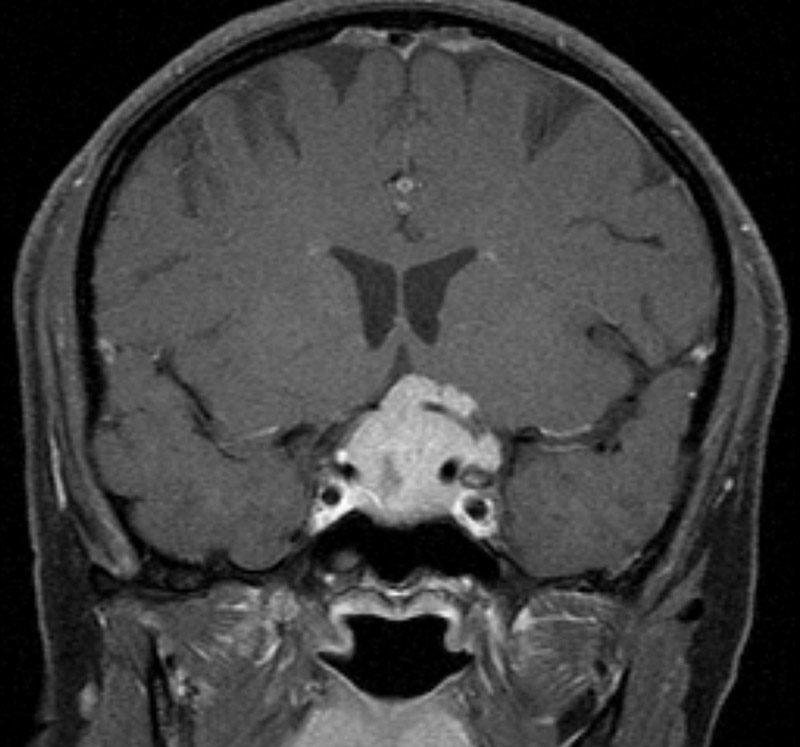 Hypophysentumor
Hypophysentumor
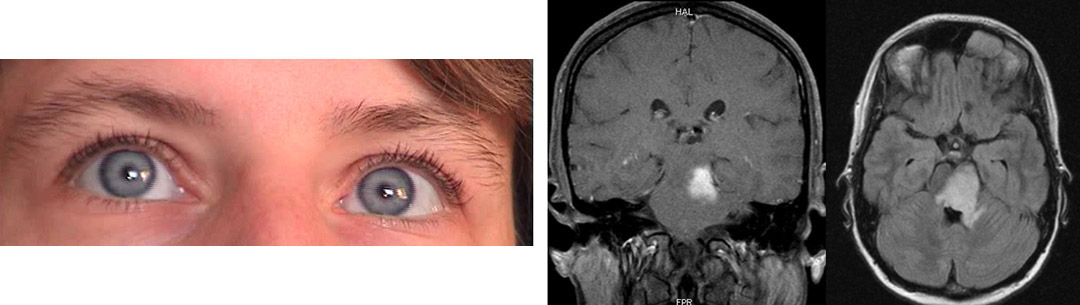
Hypophysenadenome (etwa 15 % aller Hirntumoren, Altersgipfel 35-45 Jahre) sind meist gutartige Tumore, die von Hormonzellen des Vorderlappens der Hirnanhangsdrüse ausgehen. Sie wachsen gegen die umgebenden Strukturen verdrängend oder infiltrativ vor. Es handelt sich dabei meist um gutartige Wucherungen der Hypophysenzellen (Hirnanhangsdrüse), die sehr klein sind und keine Symptome verursachen. Da die Hypophyse genau an der Sehnervenkreuzung liegt, können größere Tumore, die deutlich seltener sind, zu Sehstörungen und Gesichtsfeldausfällen führen. Bei der hellen Struktur in der Bildmitte handelt es sich um einen Hypophysentumor, der die Sehnervenkreuzung anhebt und ausspannt, wodurch die Durchblutung verschlechtert wird. Wenn der Tumor nicht rechtzeitig entdeckt und behandelt wird, kann ein Patient daran erblinden.
Meningeome
Meningeome sind sehr langsam wachsende gutartige Tumore, die den Sehnerven oder die Sehnervenkreuzung komprimieren können, ohne dass das zunächst auffällig ist. Der Augenbefund entscheidet ganz wesentlich darüber, ob und wie wir sie therapieren (Operation oder Bestrahlung).
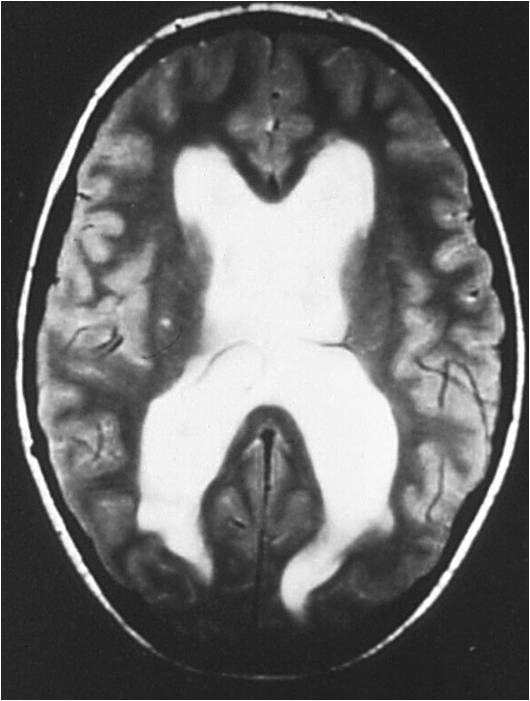 Raumforderungen im Gehirn
Raumforderungen im Gehirn
Hirntumore können zu verschiedensten Augensymptomen führen. Je nach Lage des Tumors entsteht ein gemischtes Bild an neuro-ophthalmologischen Ausfällen. So treten oftmals Gesichtsfeldausfälle und Augenbewegungsstörungen auf. Häufig kommt es zu einer Stauung der Hirnflüssigkeit (Liquor) mit einer nachfolgender Hirndrucksteigerung (weiße Bereiche im Kernspinbild). Durch die Drucksteigerung entsteht im Auge eine Stauungspapille ("geschwollener" Sehnervenkopf).
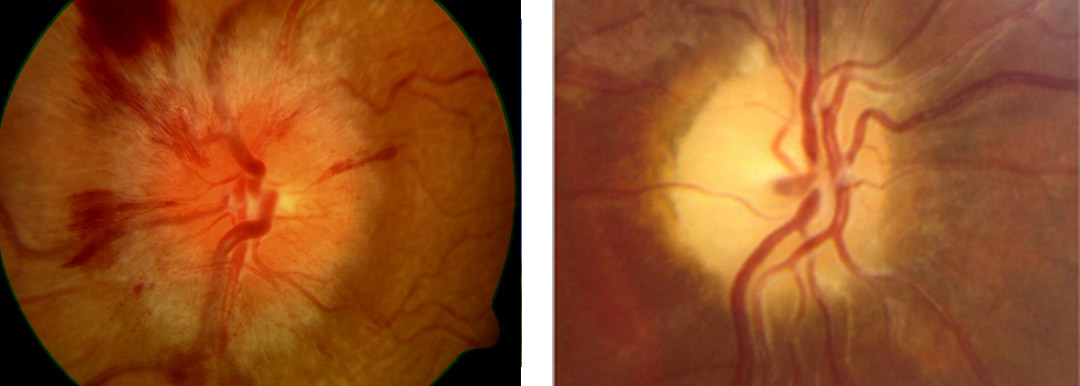
Stauungspapille (links Frühveränderung, rechts Spätstadium) als Zeichen für eine Hirndrucksteigerung
Schlaganfall (Apoplex)
Der Schlaganfall ist eine Erkrankung aus dem neurologischen Fachgebiet. Dabei kann sich ein Schlaganfall isoliert an der Sehrinde manifestieren, so dass nur ein Gesichtsfeldausfall auf das Geschehen hinweist und keine weiteren neurologischen Symptome auftreten. Nach der Diagnose bei uns betreuen die Kollegen der Neurologie unsere Patienten mit entsprechenden Methoden und Therapieangeboten der Schlaganfallstation weiter. Beim Schlaganfall kann auf jeder Seite das halbe Gesichtsfeld ausfallen.
Pseudotumor cerebri
Bei dieser Krankheit ist der Hirndruck erhöht, ohne dass es dafür eine klar erkennbare Ursache gibt. Der Sehnerv kann stark anschwellen und mit der Zeit Schaden nehmen. Betroffen sind meistens jüngere Frauen mit Übergewicht, die an Kopfschmerzen leiden. Die Senkung des Hirndrucks lindert die Kopfschmerzen und schützt den Sehnerv vor Schaden.
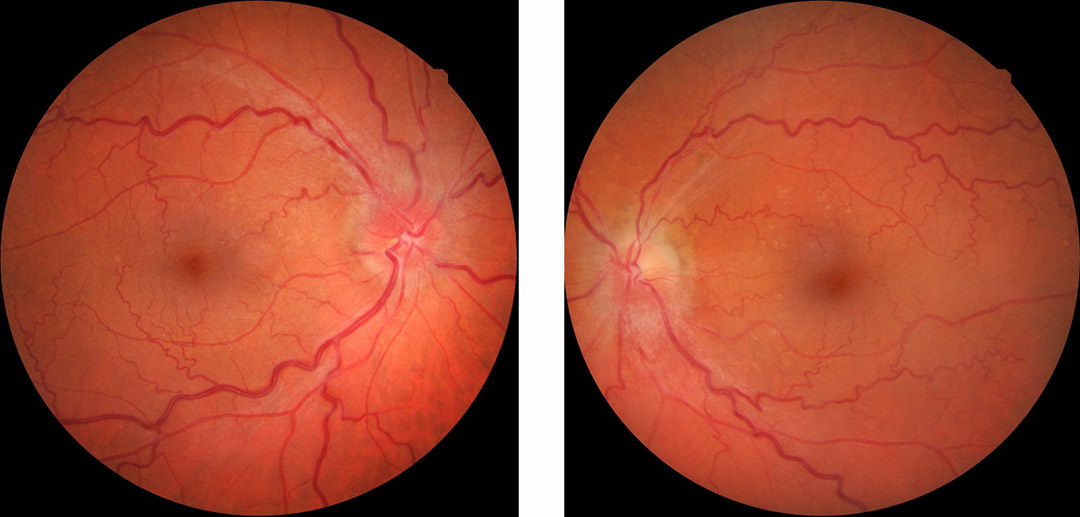
Stauungspapille ohne erkennbare Ursache im Gehirn
Endokrine Orbitopathie
Die Endokrine Orbitopathie ist eine Autoimmunerkrankung (eine Aktivität des Immunsystems gegen körpereigenes Gewebe), die oft Zellen der Schilddrüse betrifft (Morbus Basedow, Hashimoto-Thyreoiditis). Es werden dabei Substanzen produziert, die zu einem Wachstum der Augenmuskeln und des orbitalen Fettgewebes führen. Typische Symptome sind Doppelbilder, Hervortreten der Augen (Exophthalmus) und hochgezogene Augenlider mit Augenreizung. In aller Regel behandeln wir das erfolgreich mit Kortison.
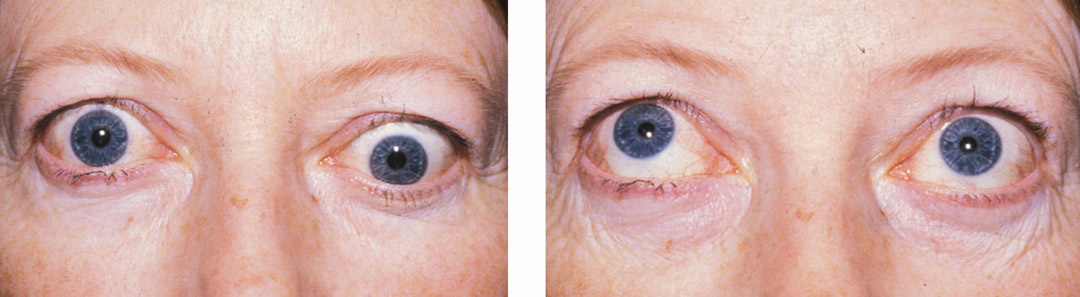
Typische Augenmuskelstörung mit Höherstand (Vertikalschielen) eines Auges bei Endokriner Orbitopathie (links beim versuchten Geradeausblick, rechts beim Aufblick)