Die richtige Diagnose
Rasche Diagnosestellung ist entscheidend
Bei einer Entzündung des Augeninneren ist eine rasche Diagnose entscheidend. Es ist ein breiter diagnostischer Ansatz nötig, denn die Augenerkrankung kann Teil einer Systemerkrankung des Körpers sein. Zahlreiche mögliche Ursachen müssen bedacht werden. Unsere Experten mit langjähriger Erfahrung finden die richtige Diagnose und werden Sie entsprechend beraten.
Wussten Sie schon?
Sehverschlechterung mit verschwommenem Sehen, erhöhte Blendung oder Gesichtsfelddefekte können Symptome für eine Uveitis sein. Auch Schmerzen können auftreten.
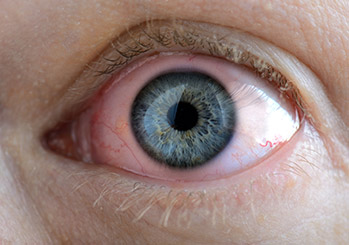 Starke Augenrötung ist häufig das erste Warnsignal
Starke Augenrötung ist häufig das erste Warnsignal
Eine vordere Uveitis kann akut auftreten, dann treten oft kräftige Schmerzen, ein Schleiersehen und eine deutliche Rötung des Auges auf. In manchen Fällen beginnt sie aber auch sehr langsam und schleichend, ohne dass Symptome bemerkt werden.
Die mittlere Uveitis zeigt einen eher chronischen Verlauf. Hier fehlen oft die Symptome. Erst im weiteren Verlauf tritt eine unklare Sehverschlechterung auf. Bei der hinteren Uveitis ist der Verlauf ebenfalls häufig schleichend, gelegentlich schreitet die Erkrankung aber auch recht schnell voran. Schmerzen und Rötungen des Auges stehen hier nicht im Vordergrund. Das Hauptsymptom ist vielmehr eine deutliche Sehverschlechterung.
Manche Formen der Uveitis, wie die intermediäre Uveitis, können so wenig aktiv sein, dass lange Zeit trotz der Entzündung keine Symptome bemerkt werden. Häufig stellen wir die Uveitis erstmals während einer augenärztlichen Routineuntersuchung fest. Gelegentlich werden auch nur minimale Symptome bemerkt, wie leichtes Verschwommensehen oder vermehrte Wahrnehmung von Schlieren und wolkigen Trübungen.
Die variierenden Symptome auf einen Blick:
- Rotes Auge, Schmerzen, Schleiersehen gehäuft bei akuter vorderer Uveitis
- Schleichender Verlauf mit langsamer Sehverschlechterung und wenig Beschwerden gehäuft bei Uveitis intermedia sowie vorderer Uveitis bei Kindern
- Sehverschlechterung ohne Rötung des Auges gehäuft bei hinterer Uveitis

In den letzten Jahren ist die Entwicklung der Spezialdiagnostik für die Uveitis rasant vorangeschritten. In unserem Uveitis-Zentrum finden Sie die modernsten Geräte zur Beurteilung von Komplikationen bei der Uveitis.
Wie stellen wir eine Uveitis fest?
Oft ist der erste Schub der Uveitis bereits bei einem niedergelassenen Augenarzt erfolgreich behandelt worden. Bei wiederkehrenden Entzündungen werden die Patienten meist zur Abklärung in unser Uveitis-Zentrum überwiesen. Aufgrund der vielfältigen Ursachen sind oft umfassende Untersuchungen nötig. Die sorgfältige Befragung unserer Patienten (Anamnese) gibt erste Hinweise auf die Erkrankung. Die ausführliche Augenuntersuchung mit Pupillenerweiterung ermöglicht eine genauere Diagnose. In den meisten Fällen sind zusätzliche Untersuchungen (z.B. Computer-Tomographie, Kernspin-Tomographie, Blutentnahme) erforderlich, um begleitende Erkrankungen oder Infektionen zu erkennen.

Wussten Sie schon?
„Gerade bei der Uveitis ist die Erfahrung des diagnostizierenden Spezialisten entscheidend. Durch die Vielzahl der infrage kommenden Auslöser hilft der geschulte Blick, das Krankheitsbild einzugrenzen, ohne dem Patienten eine unendliche Anzahl an Untersuchungen zuzumuten.“
 Welche Untersuchungen führen wir durch?
Welche Untersuchungen führen wir durch?
Aufgrund der vielfältigen Ursachen einer Uveitis sind oft umfassende Untersuchungen nötig. Meist müssen wir neben einer ausführlichen Augenuntersuchung mit Pupillenerweiterung ein Röntgenbild oder CT-Bild und eine Blutentnahme durchführen.
Spezielle Abklärung und Diagnostik im Uveitis-Zentrum Sulzbach
Minimale Uveitis-Diagnostik
- Uveitis Fragebogen
- Uveitislabor: Routinelabor, Diff. BB, CRP, BSG, ACE, Serologie (Lues, Borrelien)
- Röntgen-Thorax
Erweiterte Uveitis-Diagnostik
- HLA-B27 (akute schwere nicht-granulomatöse Uveitis anterior), HLA-B51 (V.a. M. Behçet), HLA-A29 (V.a. Birdshot Retinopathie).
- ANA/RF (V.a. JIA oder andere rheumatische Erkrankungen)
- IL-2- Rezeptor (V.a. Sarkoidose)
- ANA, ANCA, ENA, RF, Anti-ccP (Uveitis posterior, Panuveitis, Skleritis)
- ß2-Mikroglobulin (kindliche / jugendliche beidseitige nicht JIA-Uveitis)
- CT-Thorax (Sarkoidose), ggf. anstatt Röntgen-Thorax
- MRT-Schädel (ZNS-Lymphom, MS, ZNS-Vaskulitis)
- Quantiferon-Test zum Ausschluss Tuberkulose (bei V.a. Chorioretinitis serpiginosa, APMPPE, unklare Uveitis posterior, unklare retinale Vaskulitis)
- OCT (Verlaufskontrolle bei Makulaödem, Gliose, vitreoretinaler Traktion)
- Fluoreszeinangiografie (bei retinaler Vaskulitis, bei unklaren choroidalen Prozessen, V.a. CNV)
- ICG-Angiografie (Entzündungen der Aderhaut oder Choriocapillaris)
- Gesichtsfeldunersuchung (Birdshot Retinopathie, Papillitis (Zentralskotom), DD Papillenödem (vergrößerter blinder Fleck))
- Elektrophysiologie (Birdshot Retinopathie, V.a. CAR/MAR: multifokales ERG, Ganzfeld-ERG (skotopisch + photopisch))
- Rheumatologisches Konsil (M. Behçet; akute Uveitis anterior, bei klinischem V.a. Spondylarthritis; Juvenile idiopathische Arthritis) (innerhalb der fachübergreifenden Sprechstunde mit dem Rheumatologen)
- Vorderkammerpunktion (VZV-PCR, HSV-PCR, EBV-PCR, CMV-PCR bei V.a. Posner-Schlossman, Rubella-PCR/AK bei V.a. Fuchs-Uveitissyndrom) bei therapieresistenter Uveitis anterior mit V.a. virale Genese
- Diagnostische Vitrektomie bei V.a. intraokularem Lymphom ( IL-6, IL 10, Lymphomzellen), virale Retinitis (VZV, HSV, CMV, EBV), Endophthalmitis: eubakterielle PCR. Vor ppV bei Lymphomverdacht müssen systemische Steroide und Immunsupressiva mindestens zwei Wochen vorher abgesetzt werden.
- Netzhaut-/Aderhaut-Biopsie (V.a. Lymphom mit Netzhaut-/Aderhaut-Beteiligung)
Komplikationen einer Uveitis
Womit ist zu rechnen?
Patienten mit Uveitis haben ein besonderes Risiko für Komplikationen aufgrund der meist chronischen Entzündung. Das gilt insbesondere, wenn die Erkrankung schleichend und symptomarm beginnt und die Diagnosestellung sich verzögert. Das gilt vor allem für die Uveitis im Kindesalter. Eine chronische, nicht kontrollierte Entzündungsaktivität im Auge kann alle Strukturen des Auges schädigen. Hinzu kommt die häufige Systembeteiligung. Das bedeutet, in vielen Fällen finden sich andere Erkrankungen des Körpers, die weitere Komplikationen verursachen können. Im Uveitis-Zentrum helfen wir Ihnen gerne weiter.

Wussten Sie schon?
„Eine Uveitis, die chronisch verläuft, ruft oft lange Zeit keine Symptome hervor und wird nur zufällig entdeckt. Häufig bestehen zum Zeitpunkt der Diagnose bereits Komplikationen der Uveitis.“
 Wie verläuft eine Uveitis?
Wie verläuft eine Uveitis?
Prinzipiell kann eine Uveitis akut oder chronisch verlaufen. Die akute vordere Uveitis klingt zwar relativ schnell innerhalb weniger Wochen ab, es kann aber zu erneutem Aufflackern der Entzündung nach unterschiedlich langer Zeit kommen.
Als chronisch bezeichnen wir eine Entzündung, die länger als 3 Monate vorhanden ist. Im Einzelfall besteht die Entzündung über unterschiedlich lange Zeit, so dass allgemeine Aussagen nicht möglich sind. Das gilt auch für die Schwere der Entzündung, die wir bei jedem Patienten individuell einschätzen.
Wodurch kann eine Uveitis gefährlich werden?
Viele Uveitis-Erkrankungen haben einen kurzen und recht milden Verlauf und neigen deshalb nicht zur Entwicklung von Komplikationen. Einige Erkrankungen sind allerdings recht aggressiv oder haben einen chronischen Verlauf, so dass sich hier die Gefahr von Komplikationen erhöht. Zu den typischen Komplikationen der Uveitis zählen:
- Eintrübung der Augenlinse (Katarakt)
- Verklebungen zwischen Regenbogenhaut und Linse (hintere Synechien)
- Einlagerung von Kalziumverbindungen in die Hornhaut (Bandkeratopathie)
- Anstieg des Augeninnendrucks (Glaukom)
- Entwicklung eines Makulaödems (Wassereinlagerung an der Stelle des schärfsten Sehens)
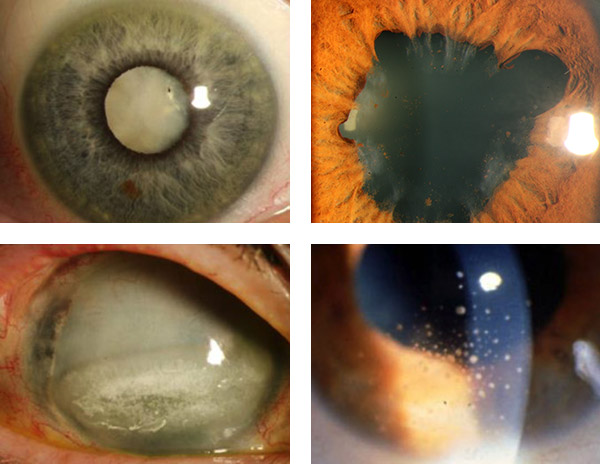
Komplikationen der Uveitis am vorderen Augenabschnitt: Links oben: Katarakt (Linsentrübung, grauer Star). Rechts oben: Hintere Synechien (Verklebung zwischen Regenbogenhaut und Linse). Links unten: Bandförmige Keratopathie (Hornhauttrübung). Rechts unten: Speckige Endothelbeschläge (Ablagerungen am Hinterrand der Hornhaut).
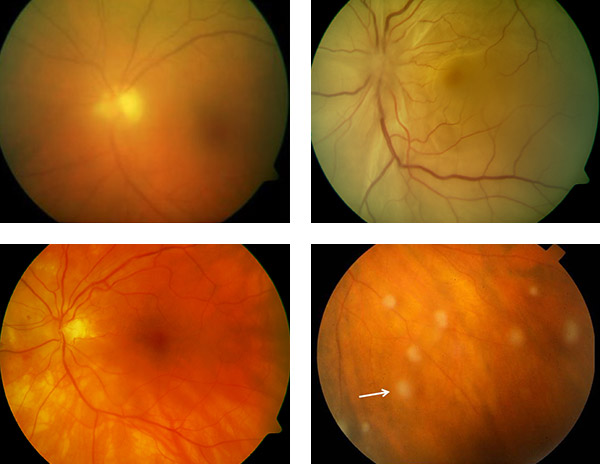
Komplikationen der Uveitis am hinteren Augenabschnitt: Links oben: Glaskörpertrübung mit schemenhaftem Einblick. Rechts oben: Exsudative Netzhautablösung. Links unten: Infiltrate im Bereich der Aderhaut und/oder Netzhaut. Rechts unten: Snowballs (entzündliche Glaskörperverdichtungen).
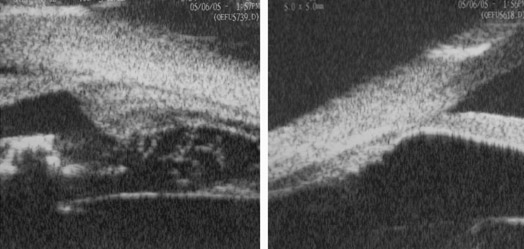
Komplikationen der Uveitis am Ziliarkörper: Links: Zyklitische Membranen (Überwachsung des Ziliarkörpers durch entzündliche Wucherungen). Rechts: Ziliarkörperatrophie (Absterben der Ziliarkörperzellen). Beides führt zu verminderter Augenwasserbildung, das Auge kann dadurch schrumpfen und droht verloren zu gehen.
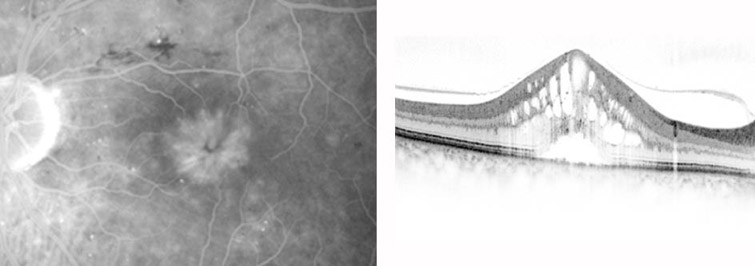
Makulaödem bei Uveitis (Wassereinlagerung in die Netzhaut an der Stelle des schärfsten Sehens). Rechts: Verdickte Netzhaut mit Zysten im OCT. Links: Helles rosettenartiges Muster in der Fluoreszein-Angiographie.
Ursachen einer Uveitis
Mögliche Auslöser einer Uveitis
Die Uveitis kann mehrere Ursachen haben. Tritt eine Uveitis im Rahmen einer Autoimmunerkrankung auf, richtet sich die körpereigene Abwehr gegen körpereigene Strukturen, in diesem Fall gegen die Struktur des Auges. Möglicherweise wird die Störung des Immunsystems teilweise durch den früheren Kontakt des Körpers mit Bakterien, Viren oder Parasiten ausgelöst. Es gibt zahlreiche Erreger (z.B. Mykobakterien, Treponema pallidum, Bakterien, Herpes-Viren), die bekanntermaßen eine Uveitis hervorrufen. Eine Uveitis kann auch im Rahmen von anderen Erkrankungen des Körpers entstehen (z.B. Gelenkerkrankungen wie beim Morbus Bechterew). Bei einem großen Teil der Uveitiden lässt sich jedoch keine auslösende Erkrankung finden.

Wussten Sie schon?
„Wir sprechen von einer primären Uveitis, wenn diese nicht weiter erklärbar ist (ca. 40% der Patienten). Früher nannte man diese Form auch endogen oder idiopathisch. Eine sekundäre Uveitis ist dagegen assoziiert mit Systemerkrankung, Infektionen oder bestimmten Augenerkrankungen (ca. 60% der Patienten).“
Infektionserkrankungen können eine Uveitis verursachen
Ein Teil der Uveitis-Erkrankungen wird durch spezifische, infektiöse Erreger hervorgerufen (Bakterien, Viren oder Parasiten). Häufige Beispiele sind Toxoplasmose, Syphilis, Tuberkulose, Borreliose, Herpes, Cytomegalie-Virus und HIV-Infektionen.
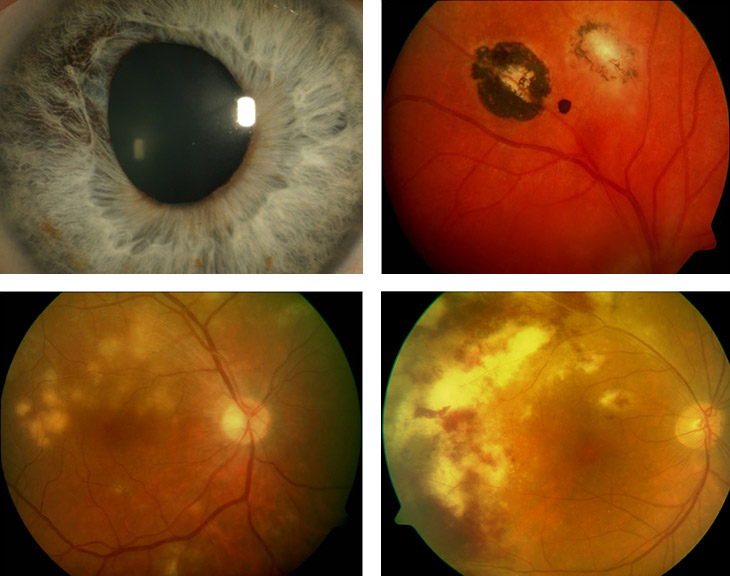
Typische infektiöse Ursachen der Uveitis: Herpes-Infektion mit entrundeter Pupille, Irisschädigung und Augendruckanstieg (links oben); Toxoplasmose mit typischen Narben; diese können nach jahrelanger Ruhe wieder aktiv werden (rechts oben); Tuberkulose mit Netzhaut-Infiltraten, kann aber alle Strukturen der Uvea betreffen (links unten); Cytomegalievirus (CMV)-Infektion mit typischer Gefäßbeteiligung bei AIDS
Auch Systemerkrankungen können eine Uveitis verursachen
Manche Uveitis-Erkrankungen entstehen im Rahmen von Systemerkrankungen. Besonders häufig sind die Gelenkrheumatischen Erkrankungen, z.B. juvenile idiopathische Arthritis (JIA) oder Morbus Bechterew. Andere Erkrankungen des ganzen Körpers betreffen primär die Gefäße (z.B. Morbus Behçet) oder das Lymphsystem und Bindegewebe (z.B. Sarkoidose).
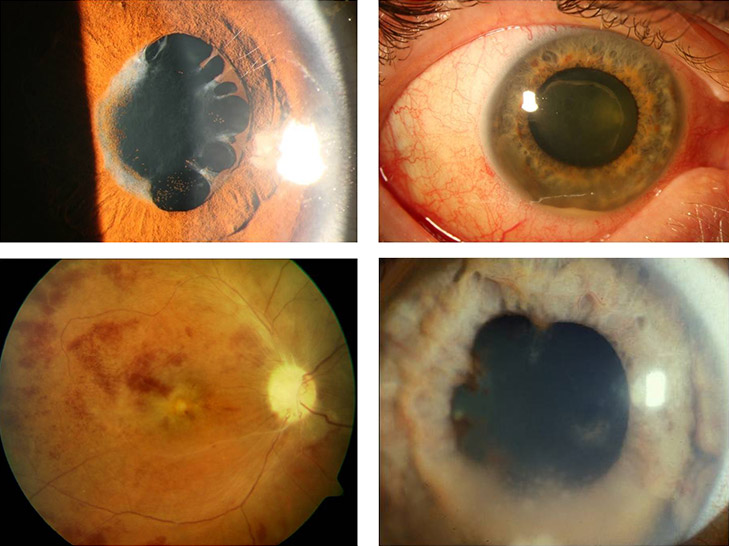
Typische Autoimmunerkrankungen mit Uveitis: Links oben: JIA-assoziierte Uveitis im Kindesalter mit juveniler idiopathischer Arthritis, verläuft schleichend, ohne Beschwerden und wird oft zu spät erkannt, wenn Komplikationen im Auge auftreten. Rechts oben: Morbus Bechterew mit akuter anteriorer Uveitis. Die Augenentzündung verläuft mit Rötung, Schmerzen und starker Fibrin-Reaktion (Eiweiß-Ausschüttung) in der Vorderkammer. Links unten: Der Morbus Behçet ist eine gelenksrheumatische Erkrankung, welche mit Entzündung der Netzhautgefäße verläuft und unbehandelt zur Erblindung führen kann. Rechts unten: Die Sarkoidose ist eine Lungenerkrankung, welche häufig eine beidseitige Uveitis hervorrufen kann. Die Augenentzündung verläuft mit speckigen Beschlägen der Hornhautrückfläche.
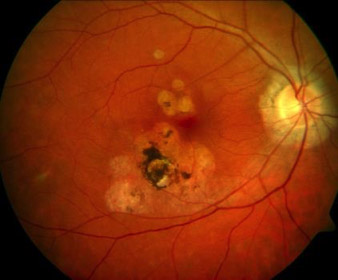 Die Ursache einer Uveitis ist nicht immer sicher zu beurteilen
Die Ursache einer Uveitis ist nicht immer sicher zu beurteilen
Bei einem großen Teil der Uveitis-Erkrankungen lässt sich eine auslösende Erkrankung nicht finden. Wir gehen davon aus, dass es sich bei vielen Ursachen um sogenannte Autoimmunerkrankungen handelt. An der Entzündungsreaktion bei der autoimmun-bedingten Uveitis sind immunologische Vorgänge ganz wesentlich beteiligt. Wahrscheinlich werden Eiweißstrukturen des Auges mit fremden Stoffen verwechselt; das körpereigene Abwehrsystem – das Immunsystem – weist also einen Steuerungsfehler auf. Bei der Uveitis richtet sich das körpereigene Immunsystem gegen körpereigene Strukturen, in diesem Fall gegen Strukturen des Auges.
Abbildung: PIC ist eine typische Erkrankung mit unbekanntem Auslöser. Sie betrifft meist junge Frauen, tritt gehäuft auf nach grippalen Infekten, ohne den genauen Auslöser bestimmen zu können.

Wichtig!
„Jedes Feststellen einer Uveitis im höheren Lebensalter, gerade wenn eine Standard-Therapie nicht ausreichend hilft, gilt als Lymphomverdächtig! Nur mit einer diagnostischen Vitrektomie, evtl. kombiniert mit einer chorioretinalen Biopsie, können wir ein primär intraokulares Lymphom ausschließen.“
Bekannte spezifische Erreger als Auslöser einer Uveitis
Viren
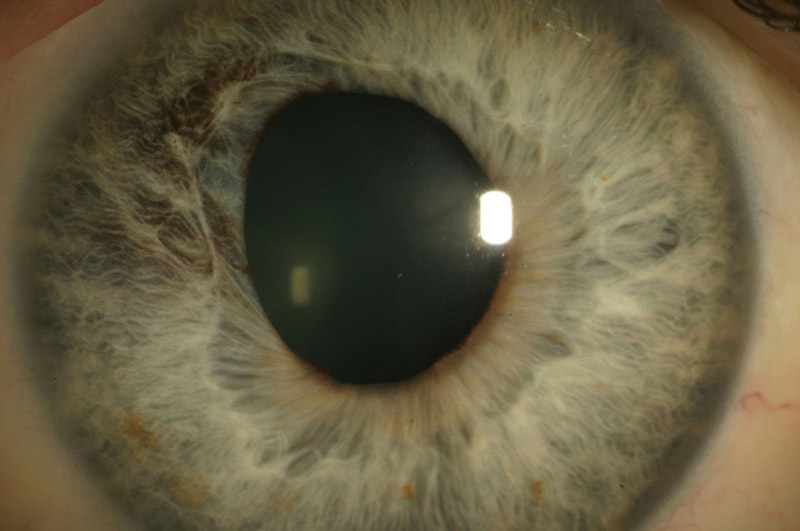
- Varicella-Zoster-Virus
- Cytomegalievirus (CMV)
- Progressive äußere retinale Nekrose (Varicella-Zoster-Virus bei AIDS)
- Akute retinale Nekrose (Herpes-Simplex-Virus 1 und 2, Varicella-Zoster-Virus)
- Rötelnvirus
- Lymphozytäre Choriomeningitis
Abbildung: Herpes Uveitis mit sektorieller Irisathropie
Parasiten
- Toxoplasmose
- Toxacariasis
- Choroidale Pneumozystose
Pilze
- Histoplasmose
- Candida
- Cryptococcus neoformans –Chorioiditis
Bakterien
- Tuberkulose
- Lepra
- Syphilis
- Borreliose
Assoziierte Erkrankungen der Uveitis
Eine Uveitis kann mit bestimmten Erkrankungen assoziiert sein. Diese bekannten Assoziationen sagen jedoch zunächst nichts über die spezifische Ursache der Uveitis aus. Autoimmunologische Erkrankungen können auch ursächlich für eine Uveitis sein. Die folgende Auflistung gibt einen Überblick über Systemerkrankungen welche Assoziationen mit Uveitiden zeigen:
„Gelenkrheumatische“ Erkrankungen
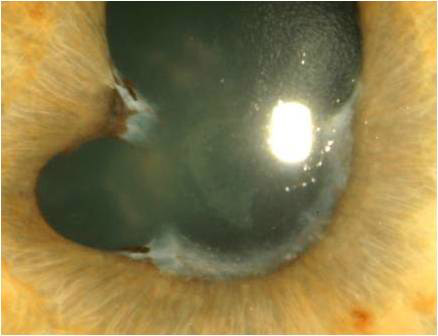
- Morbus Bechterew
- Reaktive Arthritis
- Psoriasis Arthritis
- Juvenile idiopathische Arthritis
Abbildung: Typische Verklebung der Pupille mit der Linse bei Uveitis aufgrund von kindlichem Gelenkrheuma (Juvenile idiopathische Arthritis-assoziierte Uveitis)
Entzündliche Darmerkrankungen
- Morbus Bechterew
- Reaktive Arthritis
- Psoriasis Arthritis
- Juvenile idiopathische Arthritis
- Colitis ulcerosa
- Morbus Crohn
- Morbus Whipple
Nierenerkrankungen
- Tubulointerstitielle Nephritis
- IgA-Glomerulonephritis
Nicht-infektiöse Multisystemerkrankungen
- Sarkoidose
- Morbus Behçet
- Vogt-Koyanagi-Harada-Syndrom (VKH-Syndrom)
Idiopathische Syndrome mit weißen Flecken (White-Dot-Syndrome)
- Akute multifokale posteriore plakoide Pigmentepithelopathie (AMPPPE)
- Serpinginöse Choroidopathie
- Birdshot-Chorioretinopathie
- Punktförmige innere Choroidopathie (PIC)
- Multifokale Chorioiditis mit Panuveitis
- Multiple-evanescent-white-dot-Syndrom (MEWDS)
- Akute retinale Pigmentepitheliitis (ARPE)
Besondere Uveitis-Erkrankungen
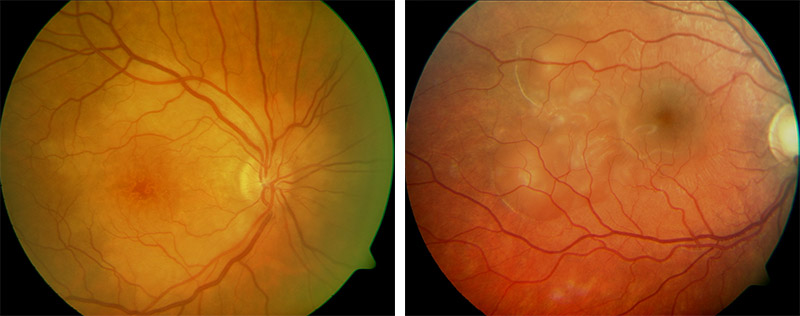
Akute APMPPE (fokale Aderhautentzündung) mit Abhebung der Netzhaut
Birdshot-Chorioretinitis (Weissfleckenkrankheit)
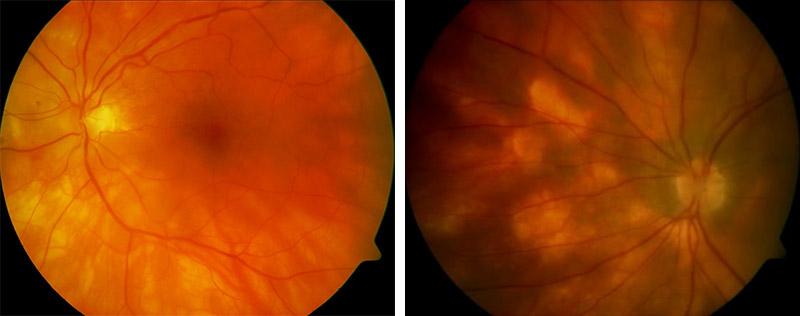
 Entzündliche Aderhauterkrankung im Bereich des Sehnerven (Chorioretinitis serpinginosa)
Entzündliche Aderhauterkrankung im Bereich des Sehnerven (Chorioretinitis serpinginosa)
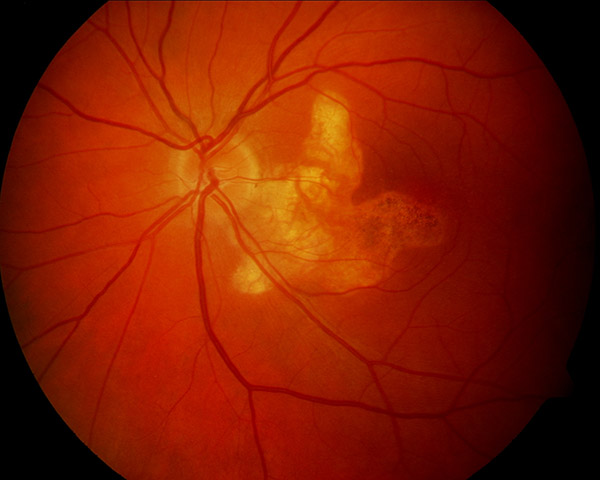
Birdshot-Chorioretinitis (Weissfleckenkrankheit)
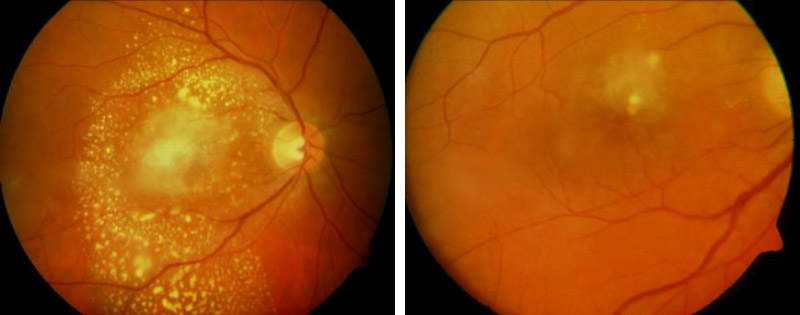
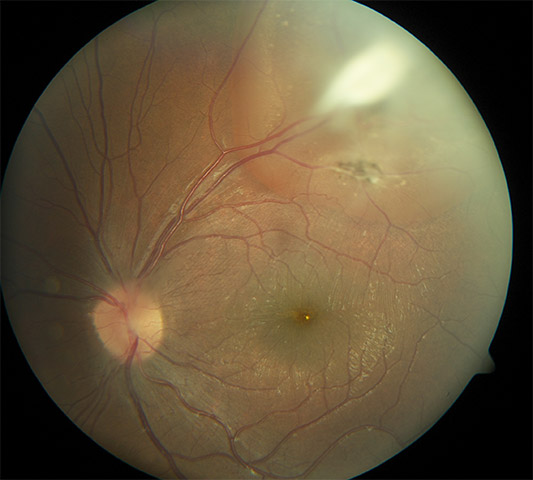 Toxocara-Infektion (Wurm-Erkrankung) bei einem 11-jährigen Jungen
Toxocara-Infektion (Wurm-Erkrankung) bei einem 11-jährigen Jungen
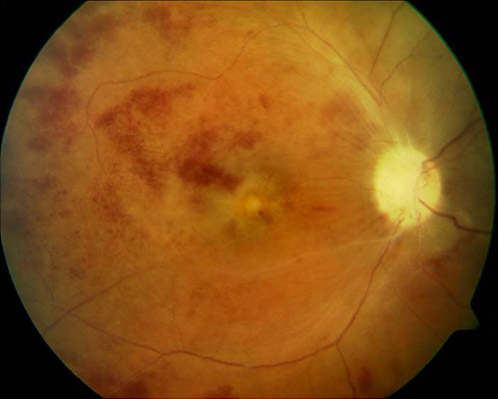 Okklusive Vaskulitis bei Behçet-Erkrankung mit typischer Ablassung des Sehnervenkopfes
Okklusive Vaskulitis bei Behçet-Erkrankung mit typischer Ablassung des Sehnervenkopfes